บทความวิชาการ เดือนกุมภาพันธ์ 2569
ภาวะเลือดออกทางช่องคลอดหลังวัยหมดประจำเดือน
(Postmenopausal Bleeding: Clinical Approach and Management)
อ.พญ.เขมณัฏฐ์ เขมวรพงศ์, ผศ.นพ.บุญเลิศ วิริยะภาค
ภาควิชาสูติศาสตร์ นรีเวชวิทยา คณะแพทยศาสตร์ศิริราชพยาบาล
ภาวะเลือดออกทางช่องคลอดหลังวัยหมดประจำเดือน (Postmenopausal Bleeding: PMB) เป็นปัญหาทางนรีเวชที่พบบ่อยในเวชปฏิบัติทั่วไป คิดเป็นร้อยละ 5 ของผู้ป่วยที่มาพบสูตินรีแพทย์ นิยามของภาวะนี้คือ การมีเลือดออกทางช่องคลอดที่เกิดขึ้นหลังจากสตรีหมดประจำเดือนไปแล้วอย่างน้อย 12 เดือน
ความสำคัญทางคลินิกของ PMB คือการเป็น “Red Flag Sign” ที่สำคัญที่สุดของ มะเร็งเยื่อบุโพรงมดลูก (Endometrial Cancer) ซึ่งพบว่ากว่าร้อยละ 90 ของผู้ป่วยมะเร็งเยื่อบุโพรงมดลูกจะมีอาการนำด้วยภาวะนี้ อย่างไรก็ตาม ในมุมมองระบาดวิทยา สาเหตุส่วนใหญ่ของ PMB กลับเป็นพยาธิสภาพที่ไม่ใช่มะเร็ง (Benign conditions) โดยพบอุบัติการณ์ของมะเร็งเยื่อบุโพรงมดลูกในผู้ป่วย PMB เพียงร้อยละ 10 หรือน้อยกว่า บทบาทของแพทย์เวชปฏิบัติทั่วไปจึงมีความสำคัญอย่างยิ่งในการซักประวัติ ตรวจร่างกาย และส่งตรวจเบื้องต้น (Triage) เพื่อแยกกลุ่มเสี่ยงสูง ส่งต่อให้ได้รับการรักษาที่ทันท่วงที
พยาธิสรีรวิทยาและสาเหตุ (Etiology)
การเปลี่ยนแปลงทางสรีรวิทยาในวัยหมดประจำเดือนเกิดจากการหยุดทำงานของรังไข่ ส่งผลให้ระดับฮอร์โมนเอสโตรเจนและโปรเจสเตอโรนลดต่ำลงอย่างถาวร สาเหตุของ PMB สามารถจำแนกตามโครงสร้างพยาธิสภาพได้ตามระบบ PALM-COEIN ของ FIGO
ในทางคลินิกสำหรับสตรีวัยทอง สาเหตุที่พบบ่อย ได้แก่:
-
Atrophic endometrium: เป็นสาเหตุที่พบบ่อยที่สุด พบได้ราว 60-80% เกิดจากภาวะขาดฮอร์โมนเอสโตรเจน ทำให้เยื่อบุโพรงมดลูก (Endometrial atrophy) บางลง แห้ง และเปราะบาง เกิด micro-fissures
-
Endometrial Polyps: ติ่งเนื้อในโพรงมดลูก เป็น benign proliferation ที่พบบ่อยและเป็นสาเหตุของภาวะนี้ได้ราว 2-12% และอาจไม่ตอบสนองต่อยาฮอร์โมน
-
Endometrial Hyperplasia & Carcinoma: คือโรคเยื่อบุมดลูกหนาตัวผิดปกติและโรคมะเร็งเยื่อบุโพรงมดลูก เป็นสาเหตุที่มีความรุนแรงซึ่งพบได้รวมกันราว 15-20% โดยปัจจัยเสี่ยงสำคัญคือ Unopposed estrogen (เช่น ในคนไข้ที่มีภาวะอ้วน, PCOS, หรือได้รับ Estrogen-only HRT), อายุที่มากขึ้น, โรคเบาหวาน และความดันโลหิตสูง
-
Exogenous Hormones: โดยรวมพบเป็นสาเหตุได้ราว 15-25% เช่นการใช้ Hormone Replacement Therapy (HRT) หรือการได้รับยาบางชนิด เช่น Tamoxifen ซึ่งมีฤทธิ์กระตุ้นเยื่อบุโพรงมดลูก
แนวทางการประเมินผู้ป่วย (Clinical Evaluation)
1. การซักประวัติ (History Taking)
แพทย์ควรซักประวัติเพื่อประเมินความเสี่ยงและแยกโรค:
-
ลักษณะของเลือด: ระยะเวลาที่เป็น ปริมาณเลือด (Spotting vs Heavy flow) และปัจจัยกระตุ้น
-
ประวัติทางสูตินรีเวช: วันแรกของประจำเดือนครั้งสุดท้าย (LMP), ประวัติการใช้ HRT, ประวัติ Pap smear
-
Risk Factors ของ Endometrial Cancer: ภาวะอ้วน (BMI > 30), เบาหวาน, ความดันโลหิตสูง, ภาวะมีบุตรยาก, หรือประวัติครอบครัวเป็น Lynch syndrome
-
ยาประจำตัว: โดยเฉพาะกลุ่ม Anticoagulants หรือสมุนไพรอาหารเสริม
2. การตรวจร่างกาย (Physical Examination)
การตรวจภายใน (Pelvic Examination) เป็นสิ่งจำเป็นเพื่อแยกสาเหตุจากรอยโรคภายนอกมดลูก:
-
Vulva/Vagina: ตรวจหา Atrophic changes, Laceration, หรือ Trauma
-
Cervix: ตรวจหา Cervical polyps, Cervical cancer (ควรทำ Pap smear/HPV testing หากไม่ได้ทำตามเกณฑ์)
-
Uterus/Adnexa: คลำขนาดมดลูกและปีกมดลูก
3. การส่งตรวจทางรังสีวิทยาและการวินิจฉัย (Diagnostic Imaging & Workup)
หัวใจสำคัญของการบริหารจัดการ PMB คือการประเมินสภาพเยื่อบุโพรงมดลูก (Endometrium) เพื่อตัดสินใจในการทำหัตถการ Invasive
Transvaginal Ultrasonography (TVUS) เป็นการตรวจด่านหน้า (First-line modality) ที่มีประสิทธิภาพสูงและ Cost-effective แพทย์ควรพิจารณาส่งตรวจ TVUS เพื่อวัด “ความหนาของเยื่อบุโพรงมดลูก (Endometrial Thickness: EMT)” โดยการวัด EMT: วัดในระนาบ Sagittal view วัดความหนาสูงสุดของ 2 ชั้น (Double-layer thickness) โดยไม่รวม Fluid ในโพรงมดลูก
เกณฑ์การแปลผล (Cut-off Value)
-
EMT ≤ 4 mm: มีค่า Negative Predictive Value (NPV) สูงถึง 99% สำหรับมะเร็งเยื่อบุโพรงมดลูก ในกรณีนี้โอกาสเป็นมะเร็งต่ำมาก แพทย์สามารถให้การรักษาตามอาการ (Expectant management) หรือรักษาภาวะ Atrophy ได้โดยไม่ต้องรีบทำการขูดมดลูก
-
EMT > 4 mm: ถือว่ามีความเสี่ยง หรือ “Thickened endometrium” จำเป็นต้องได้รับการเก็บชิ้นเนื้อ (Tissue sampling) เพื่อส่งตรวจทางพยาธิวิทยาเสมอ
-
Focal abnormality / Irregularity: หาก EMT บาง (< 4 mm) แต่ลักษณะไม่สม่ำเสมอ หรือเห็นก้อน Focal lesion ชัดเจน ก็มีข้อบ่งชี้ในการส่งตรวจเพิ่มเติมเช่นกัน
หากผล TVUS ผิดปกติ (EMT > 4 mm) หรือผู้ป่วยยังมีเลือดออกซ้ำ (Persistent bleeding) แม้ผล TVUS ปกติ จะมีข้อบ่งชี้ในการทำหัตถการดังนี้:
-
Endometrial Biopsy (Office-based): เป็นหัตถการมาตรฐาน (Gold standard) ในปัจจุบัน สามารถทำได้ที่ห้องตรวจผู้ป่วยนอก โดยใช้อุปกรณ์เช่น Pipelle ดูดชิ้นเนื้อ ข้อดีคือความไวสูง ราคาถูก และไม่ต้องดมยาสลบ
ตัวอย่างภาพอุปกรณ์ Pipelle
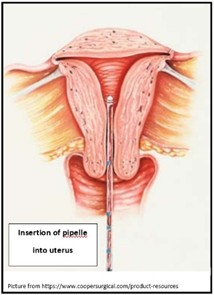
ภาพแสดงการดูดเก็บเนื้อเยื่อบุโพรงมดลูก (Endometrial sampling)
2. การฉีดน้ำเกลือเข้าโพรงมดลูกเพื่อช่วยขยายโพรงมดลูก (Saline Infusion Sonography หรือ SIS): เพื่อแยกโรคระหว่าง Diffuse endometrial lesion (เช่น Hyperplasia) กับ Focal lesion (เช่น Polyp หรือ Submucous myoma) ซึ่งช่วยในการวางแผนผ่าตัดได้ดีขึ้น
3. การส่องกล้องโพรงมดลูก (Hysteroscopy): เป็นวิธีที่มีความแม่นยำสูงสุด (Diagnostic accuracy สูงสุด) แนะนำให้ทำในกรณีที่:
-
-
Office-endometrial biopsy ให้ผล Inadequate tissue หรือไม่สามารถทำได้ (เช่น Cervical stenosis)
-
ผู้ป่วยยังมีอาการเลือดออกต่อเนื่องแม้ผล Biopsy ปกติ
-
สงสัย Focal lesion จาก TVUS หรือ SIS เพื่อทำการรักษา (Therapeutic polypectomy) ไปพร้อมกัน
-
แนวทางการรักษา (Management Principles)
-
Atrophic Endometrium: สามารถสังเกตอาการได้หากยังมีเลือดออกสามารถรักษาด้วย Topical Estrogen เพื่อเพิ่มความชุ่มชื้นและความแข็งแรงของเนื้อเยื่อ
-
Endometrial Polyps: แนะนำให้ทำ Polypectomy (ผ่าน Hysteroscopy) เพื่อบรรเทาอาการและส่งตรวจพยาธิวิทยา
-
Endometrial Hyperplasia:
-
Without Atypia: รักษาด้วย Progestin therapy (Oral หรือ IUD-LNG)
-
With Atypia: พิจารณา Hysterectomy เนื่องจากมีความเสี่ยงสูงที่จะพัฒนาเป็นมะเร็ง หรือมีมะเร็งซ่อนอยู่
-
-
Endometrial Cancer: ส่งต่อสูตินรีแพทย์สาขามะเร็งวิทยานรีเวช (Gynecologic Oncologist) เพื่อทำการผ่าตัด Staging surgery (Hysterectomy + BSO +/- Lymph node assessment)
บทสรุป (Conclusion)
ภาวะเลือดออกทางช่องคลอดหลังวัยหมดประจำเดือน เป็นอาการที่ต้องได้รับการสืบค้นสาเหตุเสมอ แม้ว่าสาเหตุส่วนใหญ่จะเป็น Benign conditions แต่เป้าหมายหลักทางคลินิกคือการ Exclusion มะเร็งเยื่อบุโพรงมดลูก การใช้ Transvaginal Ultrasound เป็นเครื่องมือคัดกรองที่มีประสิทธิภาพ โดยใช้เกณฑ์ Cut-off EMT ≤ 4 mm ช่วยลดหัตถการ invasive ที่ไม่จำเป็นได้ อย่างไรก็ตาม หากมีความเสี่ยงสูงหรืออาการไม่ดีขึ้น การทำ Endometrial biopsy ยังคงเป็นมาตรฐานสำคัญในการวินิจฉัย
เอกสารอ้างอิง (References)
-
Hurtado S, Shetty MK. Post-Menopausal Bleeding: Role of Imaging. Semin Ultrasound CT MR. 2023 Dec;44(6):519-527.
-
Papakonstantinou E, Adonakis G. Management of pre-, peri-, and post-menopausal abnormal uterine bleeding: When to perform endometrial sampling? Int J Gynaecol Obstet. 2022 Aug;158(2):252-259.
-
Gatenby C, Simpson P. Menopause: Physiology, definitions, and symptoms. Best Pract Res Clin Endocrinol Metab. 2024 Jan;38(1):101855.






